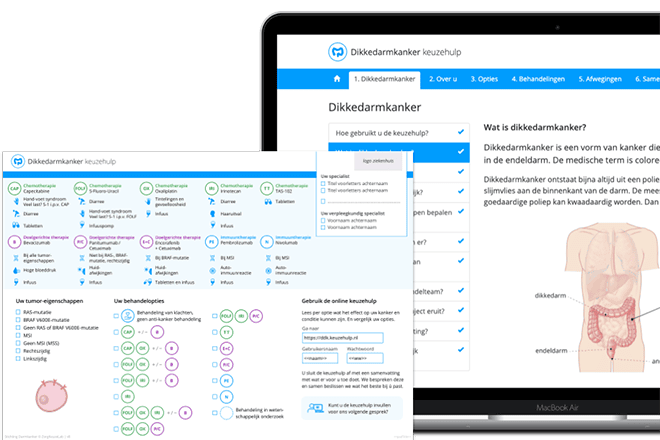
Miriam Koopman, internist-oncoloog in het UMC Utrecht, maakt dankbaar gebruik van de Keuzehulp (voor dikke darmkanker). “Voorheen moest ik de beschikbare keuzemogelijkheden elke keer opnieuw uitschrijven, in mijn onleesbare handschrift. Nu hoef ik de beschikbare opties alleen maar aan te kruisen. De keuzehulp zorgt voor een makkelijker en effectiever gesprek met de patiënt.”
Een van die patiënten is Patrick Scherrenberg, vier jaar geleden gediagnosticeerd met dikke darmkanker. “Dat was een schok. En daarna kwam ik in een molen terecht die buiten mij om leek te draaien. Ik was de regie en het overzicht kwijt. Tot ik in het UMC Utrecht terechtkwam bij Miriam Koopman. Sindsdien heb ik weer het gevoel dat ik meebeslis.”
Best passende behandeling
De keuzehulpen zijn ontwikkeld door ZorgKeuzeLab, in samenwerking met medisch specialisten en patiënten. Meer dan vijftig ziekenhuizen zetten dit bewezen hulpmiddel in om patiënten en zorgverleners te ondersteunen bij het kiezen van de best passende behandeling. “Die uitkomsten zijn altijd medisch verantwoord”, vertelt Koopman. “Gebaseerd op de goedgekeurde, vergoede zorg in Nederland.”
Deze tool helpt ook om ongewenste ‘postcodegeneeskunde’ te voorkomen. Koopman: “We willen allemaal graag dat de behandelopties voor de patiënt in elk ziekenhuis hetzelfde zijn. De keuzehulp helpt om het behandeladvies en de mogelijkheden gelijk te trekken, zodat het ook landelijk goed geregeld is voor patiënten.”
Zekerheid en houvast
Koopman vindt het fijn dat ze via de keuzehulp aan de patiënt duidelijk kan maken: dit is alles wat er is. “Een diagnose overkomt je. Dat geeft veel onrust en onzekerheid. De keuzehulp geeft duidelijkheid, vertrouwen en enige houvast. De patiënt krijgt hierdoor de mogelijkheid om zelf achter het stuur te zitten. En mij scheelt het ook nog eens tijd.”
Scherrenburg: “Die keuzehulp zorgt ervoor dat ik mee kan praten en begrijp waar we het over hebben. Het helpt als rodedraad door de gesprekken heen. Ik heb het gevoel dat ik meedoe en dat niet alles over mij besloten wordt, terwijl ik ondertussen wel begrijp dat zij de professional is. Maar we beslissen samen over de behandeling.”
Nog meer op maat
Naast alle bestaande voordelen ziet Koopman ook mogelijkheden om de keuzehulp te optimaliseren. “Het liefst zou ik mijn behandeladviezen nog meer op maat willen geven, waarbij ik kan aangeven voor welke behandelingen patiënten ‘zoals u’ hebben gekozen en wat dan de uitkomsten waren. Dan wordt het voor patiënten nog makkelijk om een keuze te maken.”
Volgens Scherrenburg kan de informatie in de keuzehulp iets meer opgebouwd worden. “Het is echt heel goed wat er allemaal in staat. Mijn suggestie is wel de informatie iets meer te doseren over de verschillende gesprekken. Dan zal de patiënt, die nog onder de indruk is van de diagnose, het vervolg beter kunnen overzien.”

Een weloverwogen keuze
De keuze van patiënten kan in de praktijk ook weleens anders zijn dan het voorstel van de arts. “Zolang die patiënt een weloverwogen keuze maakt op basis van de medische kaders die ik schets, geeft dat mij als arts veel voldoening. Het gaat er tenslotte niet om wat ik wil, maar dat ik meebeweeg en de juiste informatie kan geven, zodat de patiënt het gevoel heeft: met alle informatie die ik nu heb, is dit wat bij mij past.”
Scherrenburg: “De kwaliteit van leven staat voor mij boven levensduur. Zo wil ik mijn leven verder indelen. En ik wil zoveel mogelijk blijven functioneren als mens en als persoonlijkheid. Daar hebben we goede gesprekken over. De persoonlijke benadering en betrokkenheid van Miriam vind ik uniek. In haar spreekkamer ben ik op dat moment het middelpunt van de wereld. Een heel prettig gevoel.”
Benieuwd welke keuzehulpen er zijn? Kijk hier.